慢性腎臓病との付き合い方 1 CKDeGFR 廃物の濾過と排泄 フィルター 血圧を調節するホルモンも合成

慢性腎臓病との付き合い方 1 0:28 〜14:51
濱中ー 皆さんの毎日の健康に役立てていただきましょう。きょうの健康です。
久田ー 今週お伝えするのは、こちらです。慢性腎臓病とのつきあい方です。
濱中ー 早速今日もお話を伺う専門家をご紹介します。お迎えいたしましたのは、東京大学大学院教授、南学正臣さんです。腎臓病の診断治療がご専門です。どうぞよろしくお願いいたします。
南学ー よろしくお願いいたします。
濱中ー さあ、今日のお話の病気ですが、慢性腎臓病。これはどういう病気だと考えればいいんでしょうか。
南学ー 現在全国で1330万人、成人人口のおよそ10人に一人が慢性腎臓病といわれております。
南学ー ええ、非常に多い数ですね。ご指摘のように実は、実際慢性腎臓病であるにもかかわらず、それに気付かれずに過ごしておられる方が非常に多いので、重大な問題となっております。
濱中ー そうなんですね。 南学ー 慢性腎臓病はCKDといわれますけれども、これは早期に発見して適切な治療をすれば完治ができます。しかしながら、症状がないままに腎臓の機能の低下が進行して、さまざまな臓器の、他の病気を起こしてしまうので、非常に問題が大きくて、早く見つけて適切な治療をすることが大事です。
南学ー 慢性腎臓病はCKDといわれますけれども、これは早期に発見して適切な治療をすれば完治ができます。しかしながら、症状がないままに腎臓の機能の低下が進行して、さまざまな臓器の、他の病気を起こしてしまうので、非常に問題が大きくて、早く見つけて適切な治療をすることが大事です。
濱中ー はい。
久田ー では、今週4日間ご覧のテーマでお送りしていきます。
濱中ー こちらです。
久田ー まず今日は、あなたの腎臓のはたらきは。2日目、完治を目指す治療。3日目は、病気の進行を遅らせる。そして4日目、腎不全、治療の選択です。さあ、今日のテーマはこちら。あなたの腎臓の働きはです。
濱中ー さあそれでは、今日のお話の臓器です、腎臓とはいったいどんなはたらきをしているのか、どういうものなのか、基本的なところをね、みておきましょうね。
久田ー ではこちらでご覧頂きましょう。私達の腎臓ですが、この背中側の腰の上あたりに左右一つづつある臓器なんですね。ひとつの大きさは、おとなの握りこぶし1つ分くらい、なんです。このような小さな臓器、腎臓2つに、大動脈から、血液が、1分間におよそ1リットルも流れこんでくるんです。実は、腎臓の中にはたくさんの毛細血管が複雑に絡み合った糸球体というものがあります。この糸球体は、ひとつの腎臓におよそ10万個、2つ合わせると200万個もあって、腎臓は血管の塊とも言えるんです。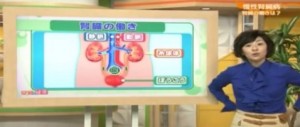
濱中ー はい、今の説明でたいへんな量の血液が腎臓の中、通過してるイメージが掴めましたけれども、機能としては、どういう役割を果たしているんですか。
南学ー はい、具体的には大きく分けて3つのはたらきをしています。老廃物の濾過と排泄、それから排液量とイオンバランスの調整、そして、ホルモンの分泌、この3つの役割を果たしています。 
濱中ー 一つづつ伺ってまいりますよ。この老廃物の濾過と排泄。これは直感的には、いらないものといるものを分けているんだろうなと思いますけれども、どういうことでしょうね。
南学ー そうですね。我々の体の中を巡っている血液というのは、酸素ですとか栄養素を運んでいますけれど、そのほかに、使われなかった栄養素、あるいは、新陳代謝に伴う老廃物を運ぶ役割もしています。運ばれた老廃物がこの糸球体にいくわけですけれども、こちらが、この糸球体の拡大図です。糸球体は血液をこすフィルターの役割をしています。このフィルターにかかった血液は、老廃物とそうでない必要なものに分けられて、不必要な老廃物は糸球体から尿中に出て排泄される。これが非常に重要な役割で不必要な水分とともに体の外に出される機構になっています。
濱中ー はい、さあ。重要な機能。こちら今、わかりましたね。こちら、体液量とイオンバランスの調整とあります。まず、体液量。これはどういうことですか。
南学ー はい。私達の体の6割は、水分で出来ています。先ほど、この老廃物は、水分とともに体の外に出されるといいましたが、実際には、濾過されたこの水分の99%が、再吸収されて体の中に戻されるということになっています。
濱中ー ほとんど元に戻ってるんですね。
南学ー そうですね。こういうかたちで、水分のバランス、つまり、体液量を調整するというのも、腎臓の役割のひとつです。
濱中ー その体液量調整がうまくいかないと、どういう問題になるんでしょうか。
南学ー 体液量が調整できませんと、血管の中の水分が増えて、血圧が上がる、それから、溜まった水分が、血管の外にもれてむくみがくる。それから、心臓に負担がかかって心不全になるといった問題を起こすことがあります。
濱中ー はい。もう一つございました。イオンバランスの調整でありましたね。これはどういうことですか。
南学ー 私達の体は細胞からできていますけれど、細胞は、イオン、それから、タンパク質、ミネラル、こういったものでできています。ミネラルにはマイナスイオンとプラスイオンがありまして、これらを、腎臓が調節してバランスをよく保つことによって、細胞も正常な機能を保つことができます。
久田ー ミネラルというのは例えばどういうものなんですか。
南学ー 代表的なものはナトリウムとかカリウムですね。腎臓はこのナトリウムとかカリウムの、排泄と再吸収の量を調整することによって、イオンバランスを保ち、体の機能を正常に保っています。
濱中ー さあ3つ目ですが、ホルモンを出しているんだということですが。どんなホルモンでしょうか。
南学ー 腎臓が分泌するのは、血圧を調節するホルモン、それから、赤血球の合成をうながすホルモン、あとは、ビタミンD、これもホルモンの一種ですが、骨の代謝を調節していますけれども、こういったホルモンを分泌するということもしています。
久田ー 本当にいろいろなはたらき、大切なはたらきをしている臓器ということなんですね。
濱田ー はたらきものですね。
南学ー そうですね。だからこそ、慢性腎臓病で腎臓の機能が低下すると、脳卒中、心臓の病気、骨や関節の病気など、全身のさまざまな問題が起きてきます。つまり、腎臓の機能をいかに維持するかが、健康の維持、ひいては健康寿命をのばすということにつながってまいります。
濱田ー そうした大事な腎臓の機能を低下させないために、重要なポイントはどういうことでしょうか。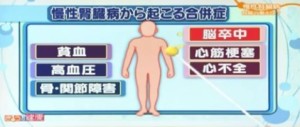
南学ー 腎臓は機能がかなり低下してきてないと、自覚症状が出てまいりません。しかも糸球体の機能というのは1回壊れてしまうと元に戻りませんので、糸球体があまりたくさん壊れる前に、早く気づいて治療を行うことが重要です。
濱田ー 大切ですね。
久田ー そのためにはやはり検査が大切なんですね。ではどんな検査があるのでしょうか、こちらを御覧ください。まず、尿検査でわかる、この蛋白尿ですね。それから血液検査でわかります、血清クレアチニン。この2つを調べるということがとても大切なんです。
濱田ー これらは大変特殊な検査というわけではないんですね。
南学ー いえ、そんなことはございません。人間ドックですとか、健康診断で普通にチェックされる項目ですけれども、検診によってはチェックされない場合もありますので、担当の医師に確認されるとよろしいと思います。
濱田ー はい、この検査ですが、まず蛋白尿検査。これはいったい何を見ている検査ということになるんでしょうか。
南学ー これは血液を濾過する糸球体の機能を見ております。血液を濾過する糸球体は血液を濾しているわけですけれども、通常はこのタンパク質といったような大きな分子で体に必要なものはそのまま体の中に戻して保つ、という機能をしています。
南学ー 健康な場合です。ところが慢性腎臓病で、糸球体のフィルターの機能がおかしくなってしまうと、本来体の中に戻すべきタンパクが、尿の中にもれていってしまって、その結果、血液中のタンパクも減ってしまう。逆に、こういったことによって、腎臓の機能を判定することができます。
濱田ー はい。ではもう一つの、血清クレアチニン検査というのは何を見ているんでしょうか。
南学ー はい。血清クレアチニンは尿毒素の代表的な物質と思って頂ければよろしいですけれども、これは本来糸球体が健康に働いている場合には尿中にちゃんと排泄されて行くはずです。ところが、腎臓の排泄機能が落ちた、慢性腎臓病の場合は、十分尿中にクレアチニンを排泄することができなくて、血液の中にこれがたまっていって、血中の濃度が上がってしまうという状態になります。
久田ー ではまずこの2つの検査のうち蛋白尿ですが、どのくらいの状態ですと、注意が必要、ということになるんですか。
南学ー はい。尿蛋白に関しては、濃度が低くてマイナス、という状態であればこれは正常です。プラスになりますと、濃度が高く、異常ということになりますけれど、このプラスの数字が、大きくなるほどその異常な程度がひどい、重症ということになります。こういった場合、腎臓の機能が急速に低下して、将来的に末期腎不全に至る確率が非常に高いので、プラスと出た場合には、腎臓内科をはじめとす専門医に、すみやかに受診していただくことをおすすめします。
濱田ー 血清クレアチニンのほうは異常値はどのように考えていけばいいですか。
南学ー 血清クレアチニンに関しては、男女、あるいは年齢によって基準値が異なっております。ただ基準値より高い場合にはもちろん腎機能が異常である可能性が高いので、この場合も専門医を受診することが望ましいです。
濱田ー はい。これ、どちらかが正常である場合は、あんまり心配しなくていいんでしょうか。
南学ー いづれか一方でも異常があれば、注意が必要です。蛋白尿などの、尿の異常。それから腎臓の排泄の機能をあらわしている血清クレアチニンの上昇。こういったものがあって、それが3ヶ月以上続いている場合、これを、慢性腎臓病として、注意が必要であるということになります。
濱田ー こうした2つの検査で、腎臓の機能そのものがどれぐらい低下しているのかということは、これはもう、目安で、わかってくるわけですか。
南学ー ええ、これはわかります。慢性腎臓病では血清クレアチニンの値に基いて、eGFR、この糸球体濾過量というのを割り出して、このeGFRと尿蛋白の濃度の両方を合わせて見ることによって、おおよその状態、慢性腎臓病の程度というのは判定いたします。
久田ー こちらの図で見てみましょう。まず縦軸ですけれども今お話のありました、eGFR、球体濾過量ですね。これを数値が高いほうが、濾過機能がよいという状態なんです。
濱田ー そっちのほうがいいのね。
久田ー この値によってご覧のようなステージに分類されるんですが、eGFRの場合は、60位上、ステージ1、2というのは正常、というふうになるんですね。でもこの腎臓の機能というのは、合わせてこの横軸にあります。尿蛋白。この濃度も合わせて考えていくことが大切です。
濱田ー こちらですね。
久田ー はい。この2つを合わせて考えますと、この末期腎不全に至るリスクというのは、こちらに表してありますような、軽度、中等度、高度。このように評価されていくということになります。
濱田ー はい。さあ、この表の見方、ちょっともう少し詳しく教えていただきましょう。
久田ー はい。
濱田ー こうなるんでしょうか。どう見ていきますか。
南学ー 尿蛋白が例えなくても、eGFRが低下している場合は、非常に重症で、末期腎不全に至る危険度が高い。
濱田ー ということなんですね。尿蛋白マイナスで正常だと喜んでいても、こういうことがあるということですね。
南学ー そうですね。
南学ー 逆にeGFRが保たれている状態でも、蛋白尿が出ている場合は、やはり将来的に末期腎不全に至るリスクが高いということで、両方を合わせて判断することが重要です。
濱田ー 自覚症状はどうですか。
南学ー 自覚症状に関しては、ステージ3ぐらいまでですとあまりないことが多いです。一方これがステージ4、ステージ5。4、5ですね。こうなりますとむくみ、めまい、吐き気等の症状が出てきて、こうなると、腎不全と言われる状態です。これまで慢性腎臓病にはあまりよい治療法がないというふうに考えられてきましたが、最近では症状が出てこないうちに見つけて適切な治療を行えば、腎臓の機能の低下のスピードを遅らせることができるということがわかっておりますので、まず検査を行って、ご自分の腎機能を把握していただきたいと思います。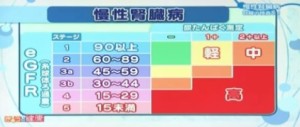
濱田ー 早く見つけて早く治療に取りかかればいい結果を生むということなんですよね。
南学ー おっしゃるとおりです。
濱田ー さあその検査なんですけども、どのくらいの頻度で行っておけばよろしいでしょうか。
南学ー 1年に1回は尿検査、それから血清クレアチニンの検査をしていただきたいですし、異常があった場合は半年に1回等、状況に応じて回数を増やしていただくことが必要です。
久田ー 特に検査がすすめられる人というのはいますか。
南学ー 生活習慣病は慢性腎臓病の原因になりますので、血圧が高い方、糖尿病のある方、メタボ・肥満のある方、コレステロールが高い方、それから、たばこを吸われている方、こういった方々はちゃんと検査をしていただきたいと思いますし。
久田ー そしてこちらは。
南学ー はい。ご本人が以前、急性腎炎ですとかネフローゼですとか、そういった腎臓の病気をやって、でも現在はよくなっている方。こういった方も、やはり慢性腎臓病の危険が高いので、ちゃんと検査をすることが必要です。それから、ご家族に、腎臓病がある方というのもやはり腎臓病の確率が高いのでこういった方もちゃんと検査を受けていただく必要があります。
濱田ー はい、わかりました。さあ、それでは、今日のまとめをお願いしましょう。
南学ー 腎臓、早めの検査で病気を防ぐ。腎臓は体の機能を維持するためのさまざまなはたらきをしています。慢性腎臓病は放っておくとどんどん進行し、全身のさまざまな病気を合併いたします。自覚症状がなくても、まず早めに、尿蛋白、血清クレアチニンの検査をして、治療をはじめることが重要です。
濱田ー はい、今日のお話、ありがとうございました。
久田ー ありがとうございました。
南学ー ありがとうございました。
久田ー そして、明日は、完治を目指す治療、と題してお送りしていきます。
濱田ー はい。このシリーズ明日もぜひ御覧ください。明日もよろしくお願い致します。
南学ー よろしくお願いします。
このブログの著者はこちら!フォロー大歓迎です^^♫
↓ ↓ ↓

★私のプロフィール:松本 康男(やすボーイ)大阪在住のフリープログラマー。ちょっとしたことから体調を壊してしまい・・ずっと治らない日々が続く。そんな中、奇跡的に日本一の中医学の先生に出会う。その情報を元に「東洋医学健康アドバイザー」としてFBで情報発信すると、またたく間に大人気に!!お友達5000人・フォロワー数11,430人・さらには、Facebook日本人気ユーザーランキング280位に至る!TV・マスコミ・新聞などの歪んだ噓の情報ではなく、真実の情報をあなたにお伝えしています。
本当の情報を知りたい人だけ、こちらから私のFacebookをフォローして下さい
⇒ Facebookフォローはこちら!
Instagramのフォローはこちらできます。
⇒ Instagramフォローはこちら!
★facebookやtwitterでのシェアやRTも大歓迎です^^♫


このブログや記事に共感してくれたあなたへ^^
私の無料健康メルマガへのお誘いです^^下からどうぞ ↓ ↓
 ↑ ↑ コチラからどうぞ!! ↑ ↑
私の健康Facebookグループのメンバーは、現在6,430人 そして、健康メールマガジンは、現在4,160人の読者がいます。
いちばん重要な情報は、メルマガで流しています!大切な情報を逃したくない方は、登録をお勧めします!
↑ ↑ コチラからどうぞ!! ↑ ↑
私の健康Facebookグループのメンバーは、現在6,430人 そして、健康メールマガジンは、現在4,160人の読者がいます。
いちばん重要な情報は、メルマガで流しています!大切な情報を逃したくない方は、登録をお勧めします!













この記事へのコメントはありません。